Σιαλογόνοι Αδένες
Table of Contents
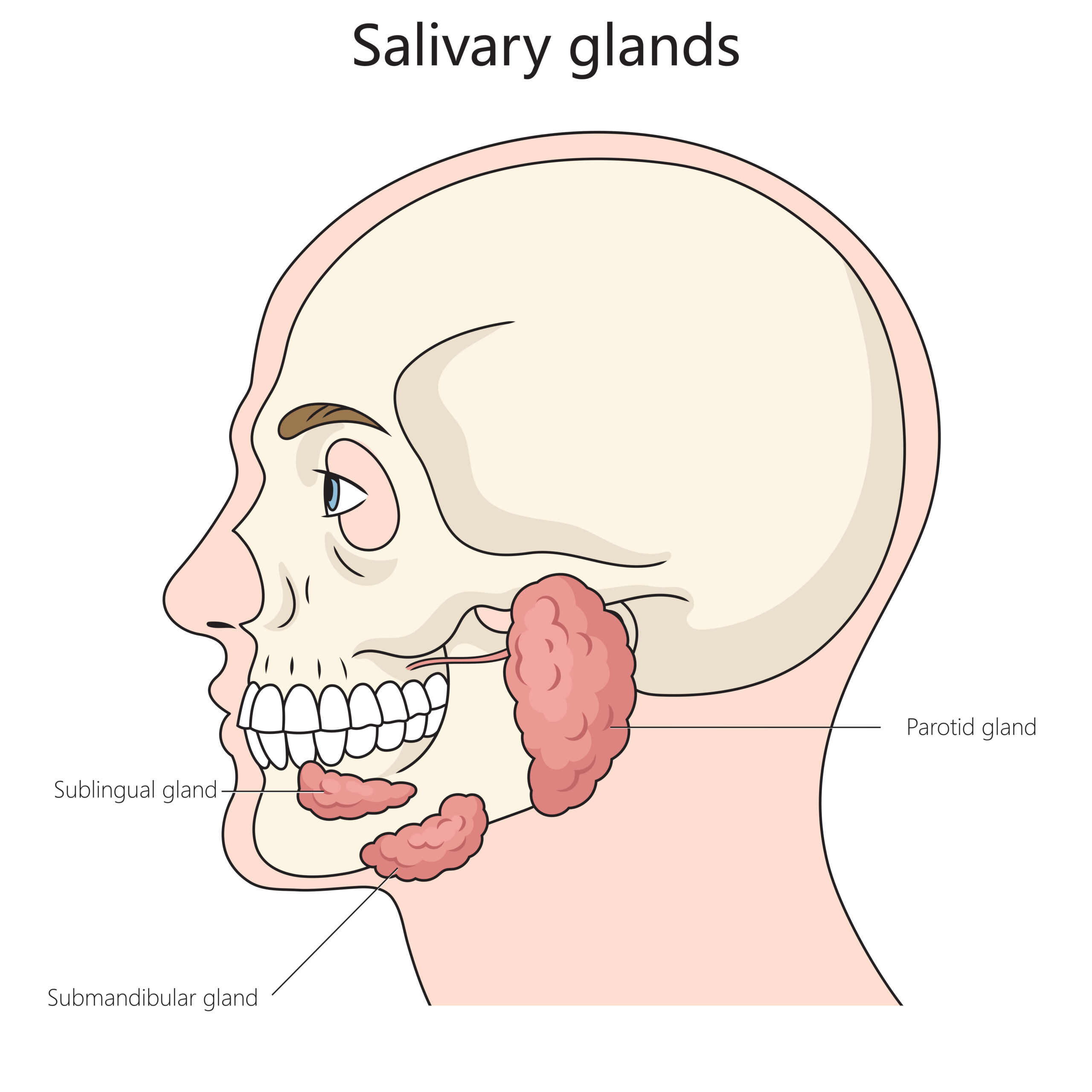
ToggleΟι σιαλογόνοι αδένες είναι εξωκρινείς αδένες και διακρίνονται σε μείζονες και ελάσσονες. Η παρωτίδα, ο υπογνάθιος και ο υπογλώσσιος απαρτίζουν τους μείζονες σιαλογόνους αδένες (ένας σε κάθε πλευρά), ενώ διάσπαρτοι στη στοματική κοιλότητα, στη μύτη και στο στοματοφάρυγγα ανευρίσκονται οι ελάσσονες σιαλογόνοι αδένες (700-1000 σε αριθμό). Οι μείζονες σιαλογόνοι αδένες εκβάλλουν στη στοματική κοιλότητα διαμέσου των εκφορητικών τους πόρων.
Το σάλιο (σίαλος) που παράγεται από τους σιαλογόνους αδένες έχει πολλές σημαντικές και πολύτιμες λειτουργίες: διαβροχή του στοματικού βλεννογόνου, διατήρηση της υγιεινής του στόματος και των οδόντων, προετοιμασία των τροφών για μάσηση και κατάποση, συμβάλλει στη λειτουργία της γεύσης, στην πέψη, στην άμυνα του οργανισμού και στην απέκκριση διαφόρων ουσιών (ιώδιο, αντισώματα, φάρμακα). Αποτελείται κυρίως από νερό και ανόργανα και οργανικά συστατικά (ένζυμα, κυρίως αμυλάση, ανοσοσφαιρίνες, βλεννίνη, Na, K, Ca κ.α). Κατά τη διάρκεια της ημέρας εκκρίνεται 1-1,5 L σιάλου.
Παρωτίδα
Αποτελεί τον μεγαλύτερο σε μέγεθος σιαλογόνο αδένα, με σχήμα τρίπλευρης πυραμίδας, με τη βάση προς τα έξω (δέρμα) και την κορυφή προς τα έσω. Βρίσκεται οπισθίως του κλάδου της κάτω γνάθου εκατέρωθεν, εντός της παρωτιδικής θήκης.
Η παρωτίδα έρχεται σε άμεση επαφή με το προσωπικό νεύρο, το οποίο πορεύεται εντός αυτής και τη διαιρεί σε 2 λοβούς, τον έξω ή επιπολής λοβό και τον έσω ή εν τω βάθει λοβό, οι οποίοι αντιστοίχως βρίσκονται επί τα εκτός και επί τα εντός του νεύρου. Άμεση σχέση με την παρωτίδα έχει επίσης το ωτοκροταφικό και το μείζων ωτιαίο νεύρο.
Το προσωπικό νεύρο εξέρχεται της βάσης του κρανίου (εξωκράνιο τμήμα του νεύρου) διά του βελονομαστοειδούς τρήματος, και μετά από πορεία 1cm εισέρχεται στην παρωτίδα. Εντός της παρωτίδας διαιρείται αρχικά σε 2 κλάδους (κροταφοπροσωπικός και τραχηλοπροσωπικός κλάδος) και έπειτα αυτοί υποδιαιρούνται σε μικρότερους τελικούς κινητικούς κλάδους (κροταφικός, ζυγωματικός, βυκανητικός, επιχείλιος της κάτω γνάθου και τραχηλικός κλάδος), οι οποίοι αφού διαιρεθούν και αναστομωθούν μεταξύ τους σχηματίζουν το παρωτιδικό πλέγμα ή χήνειο πόδα, και νευρώνουν τους μιμικούς μύες του προσώπου και το μυώδες πλάτυσμα. Επίσης το προσωπικό νεύρο εξερχόμενο δια του βελονομαστοειδούς τρήματος δίνει τον οπίσθιο ωτιαίο κλάδο (νεύρωση ινιακού και οπισθίου και άνω ωτιαίου μυός) και τον διγαστορικό κλάδο (νεύρωση της οπίσθιας γαστέρας του διγάστορα μυός και του βελονοϋοειδούς μυός).
Όγκοι της παρωτίδας μπορεί να προκαλέσουν περιφερική παράλυση του προσωπικού νεύρου λόγω συμπίεσης ή/και διήθησης αυτού.
Βασική αρχή της χειρουργικής της παρωτίδας είναι η αναγνώριση και η διατήρηση του προσωπικού νεύρου και των κλάδων του.
Η αρτηριακή παροχή της παρωτίδας επιτελείται από την έσω γναθιαία και την επιπολής κροταφική αρτηρία (κλάδους της έξω καρωτίδας), ενώ η φλεβική αιμάτωση προέρχεται από την οπίσθια προσωπική φλέβα, που εκβάλλει στην έξω σφαγίτιδα φλέβα.
Παρωτιδικοί λεμφαδένες βρίσκονται εκτός και εντός της κάψας του αδένα, καθώς και μέσα στο παρέγχυμα αυτού. Επίσης λεμφαγγεία της παρωτίδας εκβάλλουν στα εν τω βάθει τραχηλικά λεμφογάγγλια.
Παρασυμπαθητική νεύρωση του αδένα από το ωτικό γάγγλιο, συμπαθητική από το άνω αυχενικό γάγγλιο και αισθητική από το μείζων ωτιαίο νεύρο.
Ο εκφορητικός πόρος της παρωτίδας (Stensen) έχει μήκος ~5cm και εκβάλλει στη σιαλική θηλή, απέναντι από τη μύλη του δεύτερου άνω γομφίου οδόντα εκατέρωθεν.
Υπογνάθιος σιαλογόνος αδένας
Βρίσκεται στο υπογνάθιο τρίγωνο, εντός της υπογνάθιας θήκης. Έρχεται σε στενή επαφή με το υπογλώσσιο νεύρο και την προσωπική αρτηρία (κλάδος έξω καρωτίδας).
Ο εκφορητικός πόρος του υπογνάθιου σιαλογόνου αδένα (Wharton) έχει μήκος ~5cm και εκβάλλει στην κορυφή του υπογλώσσιου φύματος, δεξιά και αριστερά του χαλινού της γλώσσας.
Η αρτηριακή παροχή του υπογνάθιου σιαλογόνου αδένα επιτελείται από την γλωσσική, την προσωπική-έξω γναθιαία (κλάδοι έξω καρωτίδας) και την υπογενείδια αρτηρία (κλάδος της προσωπικής αρτηρίας), ενώ η φλεβική αιμάτωση προέρχεται από την πρόσθια προσωπική και την υπογενείδια φλέβα, οι οποίες εκβάλλουν στην έσω σφαγίτιδα φλέβα.
Τα λεμφαγγεία εκβάλλουν στα υπογνάθια λεμφογάγγλια.
Παρασυμπαθητική νεύρωση του αδένα από το υπογνάθιο γάγγλιο και συμπαθητική από το άνω αυχενικό γάγγλιο.
Υπογλώσσιος σιαλογόνος αδένας
Αποτελεί τον μικρότερο από τους μείζονες σιαλογόνους αδένες, και βρίσκεται κάτω από τον βλεννογόνο της υπογλώσσιας χώρας, κάτω από την υπογλώσσια πτυχή.
Ο μείζων εκφορητικός του πόρος (Bartholini) εκβάλλει στο υπογλώσσιο φύμα, ενώ έχει και πολλαπλούς (8-20) ελάσσονες πόρους που εκβάλλουν στο ελεύθερο χείλος της υπογλώσσιας πτυχής.
Η αρτηριακή παροχή του υπογλώσσιου σιαλογόνου αδένα επιτελείται από την υπογλώσσια αρτηρία (κλάδος της έξω καρωτίδας->γλωσσικής αρτηρίας), ενώ η φλεβική αιμάτωση προέρχεται από τη γλωσσική φλέβα, η οποία εκβάλλει στην έσω σφαγίτιδα φλέβα.
Τα λεμφαγγεία εκβάλλουν στα υπογνάθια λεμφογάγγλια.
Παρασυμπαθητική νεύρωση του αδένα από το υπογνάθιο γάγγλιο και συμπαθητική από το άνω αυχενικό γάγγλιο.
Παθήσεις σιαλογόνων αδένων
Εκδηλώνονται με ποικίλα συμπτώματα όπως διόγκωση, άλγος, σιαλόρροια, ξηροστομία, λεμφαδενοπάθεια, συμπτώματα από πίεση ή διήθηση νεύρων (π.χ. πάρεση προσωπικού νεύρου), εκροή πύου από τον εκφορητικό τους πόρο-πυόρροια, παρουσία λίθων στον εκφορητικό τους πόρο και τη στοματική κοιλότητα και γενικά-συνοδά συμπτώματα (πυρετός, κακουχία, ανορεξία). Ο χρόνος εμφάνισης των συμπτωμάτων και οι χαρακτήρες τους (π.χ. βαρύτητα, συσχέτιση με λήψη γευμάτων) αναζητούνται, αξιολογούνται και συνυπολογίζονται για να τεθεί η διάγνωση.
Η διόγκωση της περιοχής του πάσχοντα σιαλογόνου αδένα αποτελεί το συχνότερο σημείο και σύμπτωμα παθολογίας τους, και μπορεί να προκαλέσει σημαντική δυσμορφία στο πρόσωπο και στον τράχηλο. Μπορεί να είναι ποικίλου μεγέθους, σκληρή ή μαλακή, ευκίνητη ή δυσκίνητη-ακίνητη, συμπαγής, λοβώδης ή κλυδάζουσα, επώδυνη ή ανώδυνη, με ή χωρίς ερυθρότητα του υπερκείμενου δέρματος, οξέως εμφανιζόμενη ή προοδευτικά επιδεινούμενη και σχετιζόμενη ή όχι με τη λήψη γευμάτων. Κάθε ένα από αυτά τα χαρακτηριστικά υποδηλώνει συγκεκριμένες παθολογίες-παθήσεις και βοηθάει στην σωστή διαφοροδιάγνωση.
Αρχική και βασική προσέγγιση ενός ασθενούς με παθολογία σιαλογόνου αδένα είναι η λήψη ενός καλού και λεπτομερούς ιστορικού. Έπειτα διενεργείται φυσική εξέταση του ασθενούς με επισκόπηση της περιοχής και της συμμετρίας του προσώπου και του τραχήλου, ψηλάφηση της περιοχής (εξωτερικά, ενδοστοματικά και αμφίχειρα) και του τραχήλου (εξέταση λεμφαδένων), μάλαξη του αδένα και σύγχρονη επισκόπηση του στομίου του εκφορητικού του πόρου, έλεγχο της στοματικής κοιλότητας.
Από τον παρακλινικό έλεγχο:
- Εργαστηριακός έλεγχος (Γενική αίματος, CRP, Βιοχημικός έλεγχος-Αμυλάση, Ιολογικός και ορολογικός έλεγχος-αντισώματα έναντι ιού της παρωτίτιδας, Ρευματολογικός έλεγχος με ΤΚΕ, αντι-Ro και αντι-La, λήψη δείγματος σιάλου για κυτταρολογική εξέταση ή/και καλλιέργεια+αντιβιόγραμμα)
- Λειτουργική εξέταση σιαλογόνων αδένων-Σιαλομετρία
- Απεικονιστικός έλεγχος: Υπερηχογράφημα, Ακτινογραφία, Αδενοσιαλογραφία, Αξονική τομογραφία, Μαγνητική τομογραφία, Σπινθηρογράφημα
- Παρακέντηση και λήψη βιοψίας με βελόνη (FNA) ύποπτου όγκου ή λεμφαδένα για κυτταρολογική εξέταση
Συγγενείς παθήσεις σιαλογόνων αδένων: Απλασία,Έκτοποι σιαλογόνοι αδένες, Πολυκυστική παρωτίδα, Βραγχιακές κύστεις και συρίγγια, Συγγενής υπερπλασία, κ.α.
Σιαλολιθίαση
Στην σιαλολιθίαση έχουμε παρουσία λίθων (εκ φωσφορικού ανθρακικού ασβεστίου, οργανικών και ανόργανων στοιχείων) στον εκφορητικό πόρο των σιαλογόνων αδένων λόγω στάσης σιάλου ή/και ηλεκτρολυτικών διαταραχών. Συχνότερη εντόπιση στον εκφορητικό πόρο του υπογναθίου σιαλογόνου αδένα (~80%, λόγω μηχανικών και χημικών αιτιών, π.χ. αντίθετη προς τη βαρύτητα ροή της σιάλου, μεγάλη περιεκτικότητα σε βλέννη), και σπάνια στην παρωτίδα. Συχνότερη στους άντρες μέσης ηλικίας και συνήθως ανεύρεση μονήρους λίθου και σε έναν σιαλογόνο αδένα.
Τυπική συμπτωματολογία με οξεία διόγκωση του αδένα κατά την διάρκεια κατανάλωσης τροφής, με ή χωρίς συνοδό άλγος, χωρίς στοιχεία τοπικής φλεγμονής (ερυθρότητα, θερμότητα υπερκείμενου δέρματος) και με ύφεση της διόγκωσης έπειτα από λίγα λεπτά έως ~2 ώρες. Μπορεί να εμφανιστεί κωλικοειδές άλγος (σιαλικός κωλικός), λόγω απόφραξης του εκφορητικού πόρου. Σε πολλαπλά επεισόδια και χρόνια φλεγμονή του αδένα παρατηρείται σταδιακή υπολειτουργία-καταστροφή του. Πιθανή είναι η δευτερογενής φλεγμονή του σιαλαγόνου αδένα (οξεία πυώδης σιαλαδενίτιδα, απόστημα σιαλογόνου αδένα) με εκδήλωση επώδυνης διάχυτης διόγκωσης με ή χωρίς κλυδάζουσα μάζα, ερυθρότητας υπερκείμενου δέρματος, πυόρροιας, λεμφαδενοπάθειας και εμπυρέτου.
Ο σιαλόλιθος μπορεί να γίνει αντιληπτός εάν προβάλει εκ του στομίου του εκφορητικού πόρου του πάσχοντα σιαλογόνου αδένα, να ψηλαφηθεί (ενδοστοματικά και αμφίχειρα) ή να ανευρεθεί απεικονιστικά (και με απλή ακτινογραφία εάν είναι ακτινοσκιερός, ~90%).
Η θεραπεία της σιαλολιθίασης είναι χειρουργική. Σε παρουσία του σιαλόλιθου στον εκφορητικό πόρο, αυτός αφαιρείται ενδοστοματικά με τομή κατά μήκος του πόρου. Σε παρουσία σιαλόλιθων εντός του αδένα ή/και συνύπαρξης χρόνιας σιαλαδενίτιδας διενεργείται χειρουργική επέμβαση αφαίρεσης του σιαλογόνου αδένα (κυρίως για υπογνάθιο σιαλογόνο αδένα).
Σιαλαδενίτιδες
Μπορεί να αφορούν σε επιδημική παρωτίτιδα, οξεία πυώδη σιαλαδενίτιδα, χρόνια υποτροπιάζουσα σιαλαδενίτιδα, μετακτινική σιαλαδενίτιδα, φυματιώδη σιαλαδενίτιδα, κ.α.
Η επιδημική παρωτίτιδα (μαγουλάδες) αποτελεί συχνή ιογενή μεταδοτική νόσο, η οποία οφείλεται στον ιό της παρωτίτιδας. Συνήθως εμφανίζεται στην παιδική ηλικία. Ο ιός μεταδίδεται αναπνευστικώς, πολλαπλασιάζεται στον ρινοφάρυγγα και στους σιαλογόνους αδένες, και από εκεί με αιματογενή διασπορά μπορεί να προσβάλλει άλλα όργανα (μήνιγγες, γεννητικοί αδένες, πάγκρεας, μαζικοί αδένες, κρανιακά νεύρα, καρδιά, νεφρά). Αποτελεί τη συχνότερη αιτία οξείας διόγκωσης της παρωτίδας.
Τυπικά η νόσος εκδηλώνεται οξέως με μονόπλευρη επώδυνη διόγκωση της παρωτιδικής χώρας, η οποία μεταπίπτει σε αμφοτερόπλευρη μετά από 3-4 ημέρες, με πιθανή συνοδό ερυθρότητα και θερμότητα του υπερκείμενου δέρματος, τρισμό, πυρετική κίνηση, ωταλγία, άλγος κατά την κατανάλωση φαγητού, με αυτόματη ίαση. Μπορεί να αναφερθούν πρόδρομα μη ειδικά συμπτώματα (όπως κακουχία, μυαλγίες, ανορεξία, χαμηλός πυρετός). Όπως αναφέρθηκε και παραπάνω ο ιός μπορεί να προσβάλλει και άλλα όργανα πλην της παρωτίδας, με επακόλουθη εμφάνιση επιπλοκών όπως μηνιγγίτιδα-μηνιγγοεγκεφαλίτιδα, ορχίτιδα-στείρωση, παγκρεατίτιδα, βαρηκοΐα ή κώφωση κ.α. Η νόσος μπορεί να διελαύνει ασυμπτωματικά (~20%).
Η διάγνωση είναι κλινική και μπορεί να επιβεβαιωθεί εργαστηριακά με απομόνωση του ιού σε κλινικά δείγματα με PCR ή με ορολογικό έλεγχο για ανίχνευση ειδικών IgM και IgG αντισωμάτων έναντι του ιού της παρωτίτιδας.
Η θεραπεία της νόσου είναι συντηρητική με αντιπυρετικά, αναλγητικά, θερμά ή ψυχρά επιθέματα, επαρκή ενυδάτωση και ανάπαυση. Κυκλοφορεί ειδικό εμβόλιο για την πρόληψη της νόσου.
Η οξεία πυώδης σιαλαδενίτιδα εμφανίζεται συνήθως σε ηλικιωμένα άτομα με αφυδάτωση και κακή στοματική υγιεινή. Αποτελεί βακτηριακή λοίμωξη-επιλοίμωξη με κυριότερους αιτιολογικούς παράγοντες τον χρυσίζων σταφυλόκοκκο (S. Aureus) και τον στρεπτόκοκκο ομάδας Α.
Εκδήλωση με επώδυνη διόγκωση του προσβεβλημένου σιαλογόνου αδένα (κυρίως της παρωτίδας), με ή χωρίς κλυδάζουσα μάζα (σε απόστημα), ερυθρότητα υπερκείμενου δέρματος, πυόρροια, λεμφαδενοπάθεια, τρισμό και εμπύρετο.
Συνίσταται λήψη δείγματος από το πύο εκ του εκφορητικού πόρου του πάσχοντα σιαλογόνου αδένα, για καλλιέργεια και αντιβιόγραμμα.
Θεραπεία με χορήγηση αντιβιοτικών, αντιπυρετικών, αναλγητικών και . Χειρουργική αντιμετώπιση σε περίπτωση σιαλολιθίασης ή/και επιδείνωσης των συμπτωμάτων παρά την συντηρητική θεραπεία.
Συστηματικές παθήσεις με συμμετοχή των σιαλογόνων αδένων
Πολλές συστηματικές παθήσεις μπορεί να περιλαμβάνουν και τους σιαλογόνους αδένες στο ευρύ φάσμα των κλινικών τους εκδηλώσεων. Τέτοιες παθήσεις είναι η σαρκοείδωση, το σύνδρομο Sjogren, η κοκκιωμάτωση με πολυαγγειίτιδα κ.α.
Στο σύνδρομο Sjogren παρατηρείτε ξηροφθαλμία ή/και ξηροστομία με διόγκωση των δακρυϊκών και των μειζόνων σιαλογόνων αδένων και επακόλουθο οφθαλμικό άλγος, αίσθημα ξένου σώματος-άμμου στα μάτια, δυσκαταποσία, διαταραχές γεύσης. Συνύπαρξη και συστηματικών συμπτωμάτων όπως κακουχία, αρθραλγίες, μυαλγίες, πυρετός κ.α. Προσβάλλει κυρίως γυναίκες ηλικίας 40-60 ετών και ταξινομείτε ως πρωτοπαθές ή δευτεροπαθές, αναλόγως με το αν εμφανίζεται ή όχι σε συνδυασμό με άλλα ρευματικά νοσήματα (ρευματοειδής αρθρίτιδα, συστηματικός ερυθηματώδης λύκος, δερματομυοσίτιδα, σκληρόδερμα κ.α.). Διαγιγνώσκεται κλινικά και επιβεβαιώνεται με βιοψία βλεννογόνου κάτω χείλους-ελασσόνων σιαλογόνων αδένων (ιστολογικώς λεμφοκυτταρική-μυοεπιθηλιακή σιαλαδενίτιδα). Επιπλέον παρακλινικός έλεγχος περιλαμβάνει την εξέταση παραγωγής δακρύων (δοκιμασία Schirmer), εργαστηριακό έλεγχο (Γενική αίματος, ΤΚΕ, CRP, ανοσολογικές εξετάσεις-αντι-Ro και αντι-La) και απεικονιστικό έλεγχο. Διαφοροδιάγνωση της νόσου από άλλες συστηματικές παθήσεις (π.χ. σαρκοείδωση), φαρμακευτικής αιτιολογίας ξηροστομία ή/και ξηροφθαλμία (π.χ. σε λήψη αντιισταμινικών, αντικαταθλιπτικών), μετακτινική σιαλαδενίτιδα, χρόνια σιαλαδενίτιδα. Συμπτωματική θεραπεία με χρήση τεχνητών δακρύων και σιάλου, χορήγηση υγρών και επί ενδείξεων ανοσοκατασταλτική θεραπεία.
Όγκοι σιαλογόνων αδένων
Αποτελούν ~6% των νεοπλασμάτων κεφαλής και τραχήλου. Στην πλειονότητα αφορούν καλοήθεις όγκους (~80%) με συχνότερη θέση εντόπισης την παρωτίδα (~70%) (έπειτα κατά σειρά συχνότητας: υπογνάθιος σιαλογόνος αδένας, υπογλώσσιος σιαλογόνος αδένας, ελάσσονες σιαλογόνοι αδένες). Μέση ηλικία εμφάνισης τα ~60 έτη και αναλόγως της εντόπισης και του μεγέθους του σιαλογόνου αδένα, αυξάνεται ή μειώνεται η πιθανότητα κακοήθειας (μεγαλύτερη πιθανότητα κακοήθειας σε εντόπιση στον υπογλώσσιο και στους ελάσσονες σιαλογόνους αδένες και μικρότερη σε εντόπιση στην παρωτίδα). Ιστοπαθολογικά ταξινομούνται σε 15 καλοήθη και 21 κακοήθη επιθηλιακά νεοπλάσματα, 1 καλοήθη μεσεγχυματικό όγκο και 2 μη νεοπλασματικές επιθηλιακές βλάβες (ταξινόμηση κατά WHO 2022).
Καλοήθεις όγκοι σιαλαγόνων αδένων
Συχνότεροι εξ αυτών είναι το πλειόμορφο αδένωμα ή μικτός όγκος και το κυσταδενολέμφωμα ή όγκος του Warthin. Αφορούν κυρίως την παρωτίδα.
Πλειόμορφο αδένωμα: Αφορά ~ 60% των όγκων της παρωτίδας και συνήθως εντοπίζεται στον έξω λοβό. Εκδηλώνεται ως μονόπλευρη ανώδυνη, κινητή, με βραδεία αύξηση διόγκωση στην παρωτιδική χώρα. Χαρτακτηρίζεται ιστολογικά από πολύμορφη ή μικτή εικόνα (εξού και η ονομασία). Στις περιπτώσεις που εντοπίζεται στον εν τω βάθει λοβό της παρωτίδας, μπορεί να ψηλαφάται μικρή μάζα η οποία όμως υποκρύπτει μεγάλων διαστάσεων όγκο στον παραφαρυγγικό χώρο (όγκος δίκην παγόβουνου ή κλεψύδρας). Αν και αφορά καλοήθη νεόπλασμα, ~6% μπορεί να παρατηρηθεί κακοήθης εξαλλαγή, ιδίως σε υποτροπές (καρκίνωμα σε πλειόμορφο αδένωμα).
Χρήζει χειρουργικής αντιμετώπισης με επιπολής ή ολική παρωτιδεκτομή (ολική αφαίρεση του υπογνάθιου αδένα σε εντόπιση σε αυτόν). Πιθανότητα υποτροπής με οζώδεις και πολυεστιακές βλάβες στην ουλή της τομής.
Όγκος του Warthin: Συχνότερος στους άνδρες ηλικίας 50-60 ετών, σχεδόν αποκλειστικά στην παρωτίδα και σε ποσοστό ~6% μπορεί να εμφανιστεί αμφοτερόπλευρα. Χρήζει χειρουργικής αντιμετώπισης με επιπολής παρωτιδεκτομή.
Κακοήθεις όγκοι σιαλαγόνων αδένων
Συχνότεροι εξ αυτών είναι το βλεννοεπιδερμιδικό καρκίνωμα, το κακόηθες πλειόμορφο αδένωμα, το αδενοκυστικό καρκίνωμα (ιδίως στον υπογνάθιο). Διακρίνονται σε όγκους χαμηλής και υψηλής κακοήθειας αναλόγως της βιολογικής τους συμπεριφοράς.
Έτσι, αναλόγως τον ιστολογικό τύπο και το βαθμό κακοήθειας, μπορεί να εξελίσσονται ταχέως και να διηθούν τους πέριξ ιστούς (νεύρα, μύες, οστά κ.α.), να μεθίστανται (λεμφογενώς ή/και αιματογενώς) και να εκδηλώνονται με σκληρής σύστασης, μη περιγεγραμμένη διόγκωση στην παρωτιδική χώρα, άλγος στην περιοχή, σημεία και συμπτώματα παράλυσης προσωπικού νεύρου (μονόπλευρη αδυναμία σύγκλεισης των βλεφάρων και ρυτίδωσης του μετώπου, πτώση γωνίας στόματος, σιαλόρροια, ξηροφθαλμία), διόγκωση τραχηλικών λεμφαδένων.
Στα αρχικά στάδια της νόσου μπορεί να ανευρίσκεται μικρή, περιγεγραμμένη, ευκίνητη, ανώδυνη και σκληρή μάζα με πολύ δύσκολη τη διαφοροδιάγνωση μεταξύ καλοήθειας και κακοήθειας
Βασική αρχή μετά τη διάγνωση της κακοήθειας είναι η σταδιοποίηση της νόσου και η εφαρμογή της ενδεδειγμένης σε κάθε περίπτωση θεραπείας.
Η αντιμετώπιση βασίζεται στην κλινική εξέταση, στον απεικονιστικό έλεγχο (US, CT, MRI) και στη βιοψία της βλάβης.
Οι όγκοι των σιαλογόνων αδένων αντιμετωπίζονται χειρουργικά.
Όσον αφορά την παρωτίδα δύναται να πραγματοποιηθεί:
- Επιπολής ή μερική παρωτιδεκτομή, όπου αφαιρείται ο έξω λοβός της παρωτίδας με τον όγκο και διατηρείται το προσωπικό νεύρο. Ενδείκνυται σε καλοήθεις όγκους ή όγκους χαμηλής κακοήθειας του έξω λοβού
- Ολική παρωτιδεκτομή, όπου αφαιρείται ολόκληρη η παρωτίδα με τον όγκο, και διατηρείται ή θυσιάζεται τμηματικά ή πλήρως το προσωπικό νεύρο. Ενδείκνυται σε μεγάλους καλοήθεις όγκους, σε όγκους του έσω λοβού, σε κακοήθεις όγκους
- Ριζική παρωτιδεκτομή, όπου αφαιρείται ολόκληρη η παρωτίδα με τους πέριξ ιστούς (προσωπικό νεύρο, κάτω γνάθος, μύες). Ενδείκνυται σε εκτεταμένους κακοήθεις όγκους
- Όπου ενδείκνυται η παρωτιδεκτομή συνδυάζεται με τραχηλικό λεμφαδενικό καθαρισμό
Στους κακοήθεις όγκους του υπογνάθιου και υπογλώσσιου σιαλογόνου αδένα διενεργείται εκτομή του αδένα και λεμφαδενικός καθαρισμός.
Στους κακοήθεις όγκους των ελασσόνων σιαλογόνων αδένων διενεργείται ευρεία τοπική εκτομή.
Επιπροσθέτως μετεγχειρητικά, επί ενδείξεων, ακολουθεί ακτινοθεραπεία.
Σε περιπτώσεις έγκαιρης διάγνωσης και αντιμετώπισης η πρόγνωση είναι καλή.
Κατά την επέμβαση επιπολής παρωτιδεκτομής ο ασθενής, υπό γενική αναισθησία, βρίσκεται σε ύπτια θέση με τη κεφαλή σε υπερέκταση και στροφή 45 μοίρες προς την υγιή πλευρά. Μαρκάρισμα τομής και τοπική διήθηση επί της τομής. Τομή προωτιαία συνεχιζόμενη σε επίπεδο ~3 cm παράλληλα προς το χείλος της κάτω γνάθου (τροποποιημένη κατά Blair τομή). Παρασκευή του δέρματος επιπολής της παρωτίδας επί της παρειάς. Εύρεση και αναγνώριση του μείζονος ωτιαίου νεύρου, αναγνώριση και παρασκευή της προσωπικής φλέβας. Αναγνώριση του στερνοκλειδομαστοειδούς και της οπίσθιας γαστέρας του διγάστορα μυός. Παρασκευή του pointer του Conley. Αναγνώριση της τυμπανομαστοειδικής ραφής. Ανεύρεση κύριου κλάδου-στελέχους του προσωπικού νεύρου. Επιβεβαίωση με χρήση νευροδιεγέρτη. Συνέχιση της παρασκευής του επιπολής λοβού της παρωτίδας με χρήση dissecter. Χρήση νευροπαρακολούθησης για αναγνώριση κλάδων του προσωπικού νεύρου. Παρασκευή του μορφώματος και αφαίρεσή του επί υγιών ορίων. Τοποθέτηση παροχέτευσης κενού. Συρραφή τραύματος κατά στρώματα. Περίδεση τραύματος με ελαστικό επίδεσμο.
Κατά την αφαίρεση του υπογνάθιου αδένα, ο ασθενής, υπό γενική αναισθησία, βρίσκεται σε ύπτια θέση με τη κεφαλή σε υπερέκταση και στροφή 45 μοίρες προς την υγιή πλευρά. Μαρκάρισμα τομής και τοπική διήθηση επί της τομής. Τομή 5cm παράλληλα προς το χείλος της κάτω γνάθου και 3-4 cm κάτω από αυτό, σε φυσιολογική πτυχή του δέρματος για καλύτερο αισθητικό αποτέλεσμα. Παρασκευή δέρματος και αναγνώριση μυώδους πλατύσματος και εν τω βάθει τραχηλικής περιτονίας. Διατομή αυτών. Αναγνώριση πρόσθιας προσωπικής αρτηρίας και φλέβας και απολίνωση της φλέβας . Παρασκευή κάτω κρημνού έως ανεύρεση διάμεσου τένοντα του διγάστορα και του μυός .Παρασκευή υπογνάθιου αδένα. Ανεύρεση επιχείλιου κλάδου προσωπικού νεύρου. Επιβεβαίωση με νευροδιεγέρτη. Ανεύρεση υπογλωσσίου νεύρου και του πόρου του Wharton. Συνέχιση παρασκευής του αδένα και αφαίρεση αυτού. Συρραφή τραύματος κατά στρώματα. Τοποθέτηση παροχέτευσης κενού. Περίδεση τραύματος.
Η αναγνώριση και η διατήρηση του προσωπικού νεύρου και των κλάδων του εξασφαλίζεται, εκτός από την καλή γνώση της ανατομίας της περιοχής (καθώς και των παραλλαγών της), την προσεκτική παρασκευή και αναγνώριση των ιστών, και από την χρήση νευροδιεγέρτη με καταγραφές του προσωπικού νεύρου (στελέχους και κλάδων του) καθ’ όλη τη διάρκεια της επέμβασης.
Μετεγχειρητικές επιπλοκές: προσωρινή ή μόνιμη πάρεση προσωπικού νεύρου, σιαλοχόο συρίγγιο, σύνδρομο Frey (ερυθρότητα και έντονη εφίδρωση στην παρωτιδική χώρα κατά την κατανάλωση τροφών), αιμορραγία-αιμάτωμα, λοίμωξη τραύματος.
Ο ασθενής διανυκτερεύει την ημέρα του χειρουργείου στην κλινική. Την επομένη εκτιμάται το τραύμα, γίνεται περιποίηση αυτού, αφαιρείται η παροχέτευση (παραμένει περισσότερες ημέρες επί ενδείξεων) και ο ασθενής εξέρχεται με οδηγίες. Διενεργούνται αλλαγές τραύματος ανά τακτά χρονικά διαστήματα και σε 7-10 ημέρες γίνεται η κοπή των εξωτερικών ραμμάτων.