Table of Contents
Toggle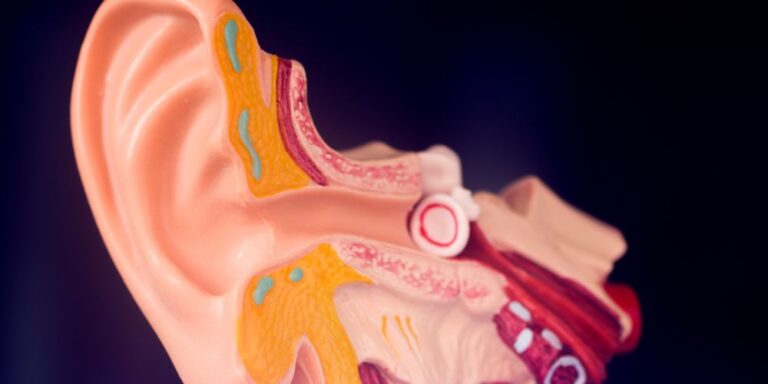
Τι είναι το ακουστικό νευρίνωμα – σβάννωμα;
Το ακουστικό νευρίνωμα ή σβάννωμα του αιθουσαίου νεύρου είναι ο συχνότερος καλοήθης όγκος (90%) της γεφυροπαρεγκεφαλιδικής γωνίας του εγκεφάλου. Με αρκετά χαμηλότερα ποσοστά συχνότητας ακολουθούν τα παραγαγγλιώματα (>5%), τα μηνιγγιώματα (3%), τα επιδερμοειδή (2%) και τα νευρινώματα του προσωπικού νεύρου (<1%). Τα νευρινώματα αποτελούν το 8% περίπου του συνόλου των ενδοκράνιων όγκων με συχνότητα στον γενικό πληθυσμό μικρότερη από 0,8% ενώ δεν υπάρχει σαφής προτίμηση μεταξύ ανδρών και γυναικών, με συνήθη ηλικία εμφάνισης μεταξύ 40-60 ετών. Το 95% των νευρινωμάτων εμφανίζονται τυχαία χωρίς να σχετίζονται με κάποια γενετική διαταραχή. Αντίθετα, το υπόλοιπο 5% έχει άμεση σχέση με τη νευροϊνωμάτωση τύπου 2 (NF2), ένα σπάνιο κληρονομικό σύνδρομο. Η ανάπτυξη των ακουστικών νευρινωμάτων είναι πολύ αργή γι’ αυτό και συνήθως προκαλούν ήπια ή κανένα σύμπτωμα κατά την αρχική φάση εξέλιξής τους. Η αύξηση του μεγέθους τους δεν συμβαίνει πάντα αλλά σε μικρό αριθμό περιστατικών ο όγκος μπορεί να μεγαλώσει, συνήθως μέσα στα πρώτα 5 χρόνια από τη στιγμή της διάγνωσης, με μέσο ετήσιο ρυθμό ανάπτυξης 1-2mm/έτος. Η πρώτη περιοχή εμφάνισης ενός νευρινώματος είναι συνήθως ο έσω ακουστικός πόρος (ενδοκαναλικό) και λιγότερο συχνά η γεφυροπαρεγκεφαλιδική γωνία (εξωκαναλικό). Ένα νευρίνωμα που αναπτύσσεται μπορεί να ξεκινήσει ενδοκαναλικά και να επεκταθεί εξωκαναλικά. Ο ρυθμός ανάπτυξης του όγκου, η εντόπιση, η επέκτασή του (από ενδοκαναλικό σε εξωκαναλικό) και τα συμπτώματα που προκαλεί παίζουν σπουδαίο ρόλο στην απόφαση για χειρουργική αντιμετώπιση.
Ποια είναι τα βασικά συμπτώματα;
Οι συχνότερες κλινικές εκδηλώσεις των ενδοκαναλικών νευρινωμάτων αποτελούν η απώλεια ακοής από τη μεριά του νευρινώματος (95%), συχνά με τη μορφή αιφνίδιας βαρηκοΐας (26%) και με συνοδό εμβοή (65%). Διαταραχή της ισορροπίας με αίσθημα αστάθειας μπορεί να συμβεί (50%) ωστόσο πραγματικός ίλιγγος εμφανίζεται σπάνια (19%) και αφορά κυρίως μικρούς όγκους. Σε περίπτωση που η εξεργασία προχωρήσει προς την γεφυροπαρεγκεφαλιδική γωνία συνήθως δεν προκύπτουν νέα συμπτώματα, ωστόσο αν το νευρίνωμα προσεγγίσει τα 3 εκ σε μέγεθος μπορεί να εμφανιστούν αιμωδίες και πόνος στο πρόσωπο από τη πίεση του τρίδυμου νεύρου. Το προσωπικό νεύρο είναι πιο ανθεκτικό στην πίεση και έτσι πολύ σπάνια παρατηρείται παράλυση του ή σπασμοί στο πρόσωπο. Η περαιτέρω επέκταση μπορεί να προκαλέσει διαταραχές όρασης και έντονη κεφαλαλγία, σπάνια συμπτώματα που βλέπουμε σε μεγάλους όγκους.
Όπως αναφέρθηκε, το πρώτο σύμπτωμα του ασθενούς είναι συνήθως η απώλεια ακοής η οποία πρωταρχικά χρήζει εκτίμησης από ειδικό ΩΡΛ. Ένας πλήρης ακοολογικός έλεγχος είναι απαραίτητος και περιλαμβάνει το τονικό ακοόγραμμα και την ομιλητική ακοομετρία. Ένα χαρακτηριστικό του νευρινώματος είναι ότι η ικανότητα διάκρισης της ομιλίας από τον ασθενή είναι περισσότερο επηρεασμένη από την απώλεια που δείχνει το ακοόγραμμα. Ακολουθεί ηλεκτροφυσιολογικός έλεγχος με ηλεκτρονυσταγμογράφο και προκλητά δυναμικά (ABR) εξετάσεις που δεν είναι ειδικές για το νευρίνωμα αλλά βοηθούν στο να αποκλειστούν άλλες καταστάσεις. Τέλος η μαγνητική τομογραφία (MRI) με έγχυση σκιαγραφικού είναι η πλέον ευαίσθητη απεικονιστική μέθοδος για τη διάγνωση των νευρινωμάτων και πρέπει να χρησιμοποιείται σε κάθε περίπτωση που υπάρχει υποψία. Σε περιπτώσεις που η μαγνητική τομογραφία δεν μπορεί να πραγματοποιηθεί (πχ βηματοδότης, μεταλλική βαλβίδα), εξεργασίες άνω των 1,5 εκ μπορούν να διακριθούν με την αξονική τομογραφία με τη χρήση σκιαγραφικού.
Ποια η κατάλληλη θεραπεία για αντιμετώπιση;
Η μέθοδος αντιμετώπισης των νευρινωμάτων είναι μια σύνθετη απόφαση που εξαρτάται από πολλές παραμέτρους όπως η ηλικία, η γενική κατάσταση υγείας και η ακοή του ασθενούς όπως επίσης το μέγεθος και ο ρυθμός ανάπτυξης του όγκου. Κάπου εδώ, θα πρέπει να γίνει κατανοητό, ότι η βαρηκοΐα που προκαλεί το ακουστικό νευρίνωμα είναι νευροαισθητηριακού τύπου δηλαδή οφείλεται σε καταστροφή του νεύρου από τον όγκο, μια κατάσταση που δεν επανέρχεται.
- Παρακολούθηση: Εξαιτίας της καλοήθους συμπεριφοράς των ακουστικών νευρινωμάτων αλλά και της φυσικής πορείας τους που παρουσιάζουν αργή ή καμία ανάπτυξη, η στενή παρακολούθηση με απεικόνιση εγκεφάλου είναι μια προτεινόμενη θεραπευτική λύση. Οι πλειοψηφία των ενδοκαναλικών όγκων δεν αυξάνουν σε μέγεθος και ακόμα και αν επεκτείνονται προς την γεφυροπαρεγκεφαλιδική γωνία, μπορούν να παρακολουθούνται, αρκεί να μη προκαλούν πιεστικά φαινόμενα. Το πρωτόκολλο παρακολούθησης περιλαμβάνει τον έλεγχο με μαγνητική τομογραφία ανά 6μηνο για να καθοριστεί αν ο όγκος αυξάνεται σε μέγεθος. Σε όγκους σταθερούς σε μέγεθος, προτείνεται ετήσιος επανέλεγχος με νέα μαγνητική τομογραφία ανά έτος για τουλάχιστον μια πενταετία.
- Χειρουργική αφαίρεση: Ενδείκνυται σε ασθενείς με ενδοκαναλικούς όγκους που επιθυμούν πρώιμη επέμβαση με στόχο τη διατήρηση της ακοής τους ή σε όγκους μεγαλύτερους από 3εκ που πιέζουν το στέλεχος του εγκεφάλου. Οι δημοφιλέστερες προσπελάσεις είναι η διαλαβυρινθική, η οπισθοσιγμοειδική και η δια του μέσου κρανιακού βόθρου. Η επιλογή της επέμβασης εξαρτάται από το μέγεθος, την εντόπιση και την επέκταση του όγκου, την κατάσταση της ακοής και την εμπειρία του χειρουργού.
- Η στερεοτακτική ακτινοθεραπεία έχει αναπτυχθεί πολύ τα τελευταία χρόνια και θεωρείται μια αξιόπιστη και ασφαλής εναλλακτική μέθοδος αντιμετώπισης όγκων <3εκ που έχουν διαγνωσθεί πρόσφατα και μεγαλώνουν σε μέγεθος. Πραγματοποιείται με τη χρήση ισχυρών δόσεων ακτινοβολίας όπως ακτίνες χ (Cyber knife, LINAC), ακτίνες γ (gamma knife) ή φορτισμένα σωματίδια/ηλεκτρόνια. Θα χρειαστούν από 1 έως 5 συνεδρίες διάρκειας μερικών λεπτών και ο ασθενής θα επιστρέψει σπίτι του άμεσα μετά τη θεραπεία. Οι στόχοι της στερεοτακτικής ακτινοθεραπείας είναι η καταστολή ανάπτυξης του όγκου (σε ορισμένες περιπτώσεις και η μείωση του μεγέθους του), με διατήρηση της ακοής και της λειτουργίας του προσωπικού νεύρου.
Μίλησαν για τον γιατρό
Το Trustindex επαληθεύει ότι η αρχική πηγή της κριτικής είναι Google. ΘεόςΤο Trustindex επαληθεύει ότι η αρχική πηγή της κριτικής είναι Google. Ποιότητα συνεργασίαςΤο Trustindex επαληθεύει ότι η αρχική πηγή της κριτικής είναι Google. Antonia kouzoumi Ο γιατρός Σουλαντικας δεν υπάρχει είναι άριστος κ καταρτισμενος επιστήμονας κ πανω απ'ολα άνθρωπος ενάμιση μήνα ήμουνα ξάπλα στο κρεβάτι μετά από ένα πρόβλημα στο λαβύρινθο κ λάθος διαγνώσεις ο γιατρός μου βρήκε το πρόβλημα κ σε δεκαπέντε μέρες με σήκωσε κ ήδη επέστρεψα στην εργασία μου γιατρέ μου να σε έχει ο θεός καλά κ να βοηθάς τον κόσμο που έχει προβλήματα καλή χρονιά κ στη γραμματεία που είναι ευγενέστατη κ σε ευχαριστώ για ολαΤο Trustindex επαληθεύει ότι η αρχική πηγή της κριτικής είναι Google. Μόλις 10 ημέρες μετά το χειρουργείο, απ' ότι βλέπω και καταλαβαίνω, μου έχεις κάνει μια μυτούλα του ονείρου, έχεις την αγάπη μου για πάντα !!Το Trustindex επαληθεύει ότι η αρχική πηγή της κριτικής είναι Google. Εξαιρετικέ μου γιατρέ σε ευχαριστώ πολύ που μού έδωσες πίσω την αναπνοή μου,που κατάφερες να μού αποκαταστήσεις την φωνή μου,που μού στάθηκες τόσο εμψυχωτικά στην αποθεραπεία μου!! Σού εύχομαι ολόψυχα ο Θεός να σε έχει πάντα καλά εσένα και την οικογένειά σου!!Το Trustindex επαληθεύει ότι η αρχική πηγή της κριτικής είναι Google. Είναι κάνα μισάωρο τώρα που μ έβαλαν στο δωμάτιο απ το χειρουργείο. Μια εξαιρετικά δύσκολη επέμβαση αφαίρεσης όγκου σε μέγεθος αυγού απ την παρωτίδα (παρωτιδεκτομή) που απαιτεί λεπτότατο χειρισμό και εμπειρία απ το γιατρό! Ήμουν ΑΠΟΣΤΕΥΤΑ αγχωμένος διότι αν κάτι δε γίνει σωστά και τραυματιστεί το προσωπικό νεύρο μπορεί στο εξής να μην μπορείς να ξανά κλείσεις το μάτι σου, να κρεμάσει το χείλος σου κλπ κάτι που θεωρείται αναπηρία. Η επέμβαση θεωρείτε επιτυχημένη ακόμα και αν έχεις κάποια πάρεση του νεύρου για 6-12 μήνες. Εγώ ήδη παρατηρώ ότι δεν έχω το ΠΑΡΑΜΙΚΡΟ, το πρόσωπο μου κινείται ακριβώς όπως πριν ,σαν να μην την έκανα! Και ακόμα δεν πονάω καθόλου! Επίσης η ΩΡΛ Κλινικη Αθηνών είναι ένας εξαιρετικός χώρος, πεντακάθαρος, βαριά εξοπλισμένος με μηχανήματα και πολύ πολύ οργανωμένος από ένα πολύ πρόθυμο και οργανωμένο προσωπικό! Εν κατακλείδι αυτός ο γιατρός κάνει τα δύσκολα εύκολα! Οποιοδήποτε θέμα και να έχετε ωτορινολαρυγγολογικής φύσεως να ξέρετε ότι θα είστε στα χέρια του καλύτερου! Έτρεμα και μόνο στην ιδέα του χειρουργείου, τώρα περιμένω να περάσει λίγο ο καιρος να κάνω διάφραγμα και ρινοπλαστική! Να τον έχει καλά ο θεός!!! Ευχαριστώ!!! Αντώνης ΝικολάουΤο Trustindex επαληθεύει ότι η αρχική πηγή της κριτικής είναι Google. Εξαιρετικός ιατρός και άνθρωπος. Σε όλη την πορεία της επέμβασης μου ήταν δίπλα μου. Τον ευχαριστώ από καρδιάς.Το Trustindex επαληθεύει ότι η αρχική πηγή της κριτικής είναι Google. Ονομάζομαι Καρκατζούλης Γεώργιος και είμαι συνάδελφος ΩΡΛ. Θα ήθελα να ευχαριστήσω θερμά τον συνάδελφο κ. Σουλαντίκα για την επιτυχημένη επέμβαση που πραγματοποίησε στο ρινικό διάφραγμα και στα ιγμόρειά μου. Για εμάς τους γιατρούς η μεγαλύτερη επιβράβευση μετά την αναγνώριση από τους ίδιους τους ασθενείς μας είναι να μας εμπιστεύονται, ειδικά για χειρουργείο, οι ίδιοι οι συνάδελφοί μας. Όπως εγώ εμπιστεύτηκα τον Κώστα Σουλαντίκα.

